BCC (Basal Cell Carcinoma) – סרטן העור – קרצינומה של תאי בסיס
סרטן העור של תאי בסיס, או קרצינומה של תאי בסיס או BCC, הוא סרטן העור השכיח ביותר מבין סרטני העור ומבין כלל סוגי הסרטן. בארצות הברית, יותר מ-4 מיליון מקרים חדשים מאובחנים מדי שנה. מקורו של סרטן זה הוא בגדילה בלתי מבוקרת של תאי בסיס בעור.
סוג זה של סרטן העור גדל לאט, ועל כן רוב הנגעים ניתנים לטיפול וגורמים לנזק מועט כאשר מזוהים ומטופלים בשלב מוקדם. היכרות עם גורמי הסיכון וסימני האזהרה יכולים לסייע לאבחון מוקדם, טיפול וריפוי.
מה זה BCC? מהו תא בסיס (Basal Cell)?
תא בסיס הוא אחד משלושה סוגי תאים הנמצא בשכבה העליונה של עורנו, הנקראת “אפידרמיס”. סרטן העור של תאי בסיס מתרחש כאשר נגרם שינוי בלתי הפיך ל-DNA של תאי הבסיס, בדרך כלל משני לחשיפה לקרינת אולטרה-סגולה (UV). שינוי זה מהווה טריגר לשגשוג בלתי מבוקר של אותם תאים.
איך נראה BCC / סרטן העור של תאי בסיס?
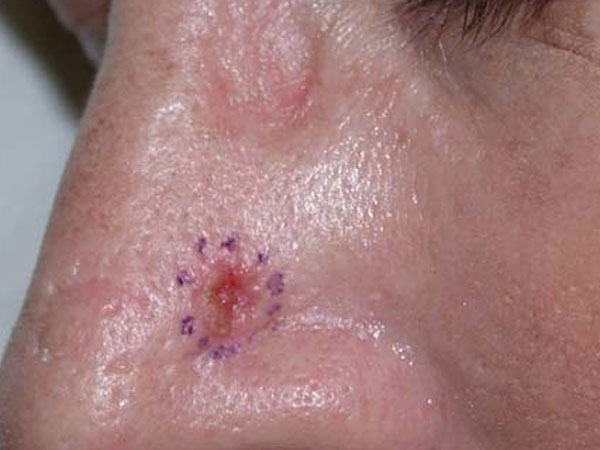
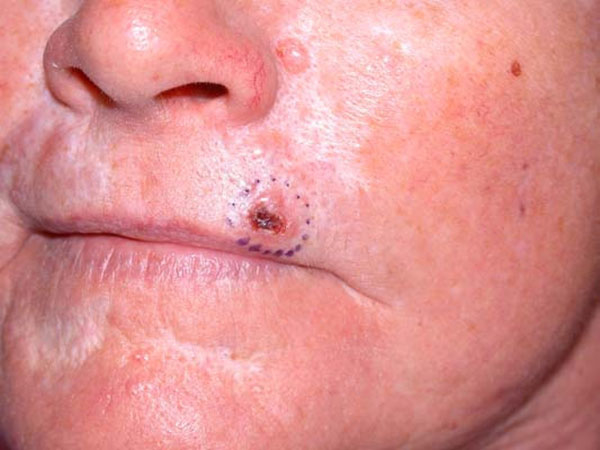
סרטן העור מסוג תאי בסיס יכול להיראות שונה בין אדם לאדם, ולכן חשוב להתייחס בבדיקה לכל נקודה המעוררת חשד עם רופא העור. הגידול עשוי להיראות ככתם אדום, כיב פתוח, דמוי צלקת, נקודה מורמת ורדרדה, קשרית מבריקה ועוד התייצגויות שונות. לעיתים, עשוי הגידול להפריש, לגרד, להגליד ואף לדמם. הנגעים שכיחים בעיקר באזורים שחשופים לשמש.
במקרה של ספק ניתן להיעזר בביופסיה אבחנתית.
האם BCC מסוכן?
נדיר שסרטן עור מסוג זה מתפשט מעבר לאתר הגידול הראשוני, אך אם גדל, הנגעים יכולים להיות מסוכנים. נגעים לא מטופלים עשויים להתפשט באופן מקומי ולחדור אל תוך העור תוך גרימת נזק לרקמות סמוכות. כמו כן, ככל שהטיפול נעשה בשלב מאוחר יותר, כך גדל הסיכוי להישנות מקומית של הגידול. קיימים מקרים נדירים וחריגים מאוד בהם הגידול מתפשט לאיברים אחרים בגוף, ומהווה סכנת חיים.
BCC – גורמי סיכון
גורמי הסיכון העיקריים כוללים:
- חשיפה לקרינה אולטרה-סגולה (UV) מהשמש או ממיטות שיזוף
- היסטוריה של סרטן העור, כולל SCC או מלנומה
- גיל מתקדם – רוב מקרי סרטן העור מסוג תאי בסיס מתרחשים באנשים מעל גיל 50
- עור בהיר – עור בהיר מהווה גורם סיכון לסרטני עור בכלל ולסרטן עור של תאי בסיס בפרט
- מין זכר
- זיהומים כרוניים ודלקות עור משניים לכוויות, צלקות או מצבים אחרים
- מוקרני גזזת
סימני אזהרה ודגלים אדומים
עם אבחון וטיפול מוקדמים, כמעט כל סרטני העור של תאי בסיס יכולים להיות מטופלים ללא סיבוכים.
איך לזהות BCC – חמישה סימני אזהרה:
האזורים הנפוצים ביותר הם האזורים החשופים לשמש. לכן, כדאי להתחיל בסריקה באזור הפנים, האוזניים, הצוואר, הקרקפת, החזה, הכתפיים והגב. עם זאת, יש לזכור שגידול ראשוני יכול להופיע בכל מקום אחר בגוף! באופן שכיח, לפחות שניים מהסימנים הבאים יהיו נוכחים ב-BCC:
- כיב פתוח שלא מחלים. הכיב יכול להפריש לדמם או להגליד. כמו כן, עשוי לא להחלים כלל או לשוב באותו מקום לאחר ריפוי.
- משטח אדום או אזור מגורה.
- נודול או בליטה לא סדירה, מבריקה. הבליטה יכולה להיות שקופה, ורדרדה, אדומה או לבנה. באנשים כהי עור הבליטה יכולה להיות חומה או שחורה (עם פיגמנט), ולגרום למתבונן לאבחון מוטעה של שומה נורמלית.
- גידול קטן ורוד. בדרך כלל מורם מעט, עם גבולות לא סדירים. לעיתים תהיה הופעה של כלי דם קטנטנים במרכז הגידול.
- אזור דמוי צלקת בצבע לבן, צהוב, או במראה שעווה. העור נראה מבריק ומתוח, לעיתים קרובות ללא גבולות מוגדרים.
לעיתים, סרטן העור של תאי בסיס / BCC עשוי להידמות למצבי עור אחרים כמו נגע פסוריאטי או דמוי אקזמה.
מה ניתן לעשות?
מי שאובחן עם סרטן העור מסוג תאי בסיס, הוא בעל סיכוי מוגבר לחלות בסרטן עור נוסף, בעיקר באזור העור הפגוע או בקרבתו.
סרטן העור מסוג BCC יכול להישנות אפילו כאשר טופל כהלכה, מאחר ולעיתים נותרים תאי גידול מיקרוסקופיים קשים לזיהוי באזור הגידול לאחר הסרתו. גידולים באזור האף, האוזניים והשפתיים הם בעלי סיכוי הישנות גבוה יותר, בייחוד בשנתיים הראשונות לאחר הניתוח.
מספר דברים שניתן לעשות כדי להפחית נזק נוסף לעור:
- תשומת לב – בעיקר לאזור הטיפול/הגידול הראשוני, אך גם לאזורים נוספים בגוף
- בדיקה עצמית מכף רגל ועד ראש – לאיתור נגעים חדשים
- מעקב רפואי אצל רופא העור – תדירות המעקב תקבע על ידי רופא העור
- הגנה מפני השמש – הימנעות מחשיפה לא מוגנת לקרינת UV, ושימוש בקרם הגנה עם מקדם הגנה מתאים
טיפול בסרטן העור של תאי בסיס – BCC
כאשר מאובחנים מוקדם, ניתן לטפל ולרפא את מרבית סרטני העור מסוג BCC. טיפול מהיר הוא חיוני, מכיוון שככל שהגידול גדל, הוא עשוי להיות מסוכן יותר ולדרוש טיפול כירורגי רחב יותר.
בדרך כלל ניתן לבצע מספר טיפולים יעילים על בסיס אשפוז יום, תוך שימוש בחומר הרדמה מקומי המאפשר מינימום כאב. לאחר הטיפול, מרבית הפצעים ירפאו באופן טבעי וישאירו צלקות מינימליות.
טיפול כירורגי
1. ניתוח להוצאת הגידול
איך זה עובד?
ניתוח (הסרה כירורגית של הגידול) בשיטה הסטנדרטית (לא מוהס) הוא הטיפול הנפוץ ביותר בסרטן עור. הטכניקה המתאימה נבחרת בהתאם לגודל הגידול, והגידול מוצא בשלמותו יחד עם שוליים נוספים. לאחר מכן נשלח למעבדה לבדיקה נוספת, ובמידה וימצאו תאים סרטניים בצמוד לגבולות הניתוחיים, יתבצע בהמשך ניתוח נוסף, עד אשר יתקבלו שוליים נקיים מגידול.
מתי משתמשים?
מתאים לגידולים קטנים שלא התפשטו, אך גם גידולים גדולים יכולים להיות מטופלים כירורגית (ייתכן שיצטרכו השתלת עור). אחוזי ריפוי מעל 95%, בדומה לאלקטרו-כירורגיה.
2. ניתוח מוהס – Mohs Surgery
איך זה עובד?
במהלך הפרוצדורה הרופא מסיר את הגידול הנראה לעין ובנוסף שוליים מזעריים של רקמה מסביב ומתחת לאזור הגידול. כל שכבת עור שהוסרה נצבעת ונבחנת תחת המיקרוסקופ במעבדה כדי לראות אם נותרו תאים סרטניים בשוליים ובעומק. במידה וכן, תבוצע הסרה של רקמה נוספת לפי המיקום הממופה בקרקעית הניתוח. התהליך חוזר על עצמו עד אשר לא מזוהים תאים סרטניים. ניתוח מוז מבוצע לרוב בהרדמה מקומית.

מתי משתמשים?
ניתוח מוהס הוא הטכניקה האפקטיבית ביותר להסרת נגעי BCC. באמצעות ניתוח זה מתאפשרת הפגיעה המינימלית ביותר ברקמה יחד עם השגת אחוזי ריפוי הגבוהים ביותר (99% לגידולים המטופלים לראשונה). טכניקה זו מומלצת לגידולים מסביב לעין, באזור האף, השפתיים, האוזניים, הקרקפת, או אברי המין. כמו כן, ניתוח מוהס משמש כטיפול גם לגידולים אגרסיביים וגדולי מימדים או לגידולים חוזרים.
3. אלקטרו-כירורגיה – C&E (Electrodesiccation and curettage)
איך זה עובד?
זהו למעשה טיפול המשלב גרידה של התאים הסרטניים וצריבה של המקום למניעה של דימומים. בעזרת לולאה חשמלית או מחט הנגע הסרטני מוסר, ולאחר מכן שימוש בחום או חומר כימי מאפשר הרס של תאי הסרטן שנשארו באזור הגידול ועצירת הדימום.
מתי משתמשים?
אופציה זו אפקטיבית לנגעים קטנים מאוד. במקרים כאלה, יש לפרוצדורה זו קרוב ל- 95% הצלחה. הטיפול מבטיח לרוב תוצאות טובות מבחינה קומסטית.
4. טיפול בקרינה (רדיותרפיה)
איך זה עובד?
הרופא משתמש בקרינה ברמה נמוכה כדי להרוס את הגידול, בלי צורך בניתוח או הרדמה. לעיתים כדי לבצע הריסה טוטאלית של כל הגידול, יש צורך בכמה טיפולים לאורך מספר שבועות.
מתי משתמשים?
מכיוון שהתהליך פחות מדוייק ואחוזי הריפוי הם רק של 90%, האופציה טובה בעיקר לגידולים שלא ניתן לטפל בהם כירורגית או במבוגרים שלא יכולים לעבור ניתוח. טיפול בקרינה פחות מומלץ לצעירים, מאחר והשינויים הקוסמטיים המשניים לקרינה עשויים להיות בולטים יותר לאורך זמן, כמו גם על מנת להימנע מנזקים מאוחרים הנובעים מחשיפה לקרינה.
5. טיפול פוטו-דינמי (PDT)
איך זה עובד?
בטיפול זה משולבים תכשיר המעלה את הרגישות לאור יחד עם מקור אור, לרוב אור יום, על מנת להרוס את התאים הסרטניים. לאחר מריחת המשחה על העור וספיגתה, הרופא ישתמש במקור אור מיוחד, או אור יום, כדי ליצור תגובה המשמידה את תאי הגידול. לאחר הפרוצדורה, על המטופל להימנע מאור שמש למשך לפחות 48 שעות.
מתי משתמשים?
מתאים בעיקר לאזורים בהם סרטן העור התפתח ישירות מעל עצם (ידיים, שוקיים, פנים וגולגולת). לא מומלץ לנגעים גדולים וחודרניים יותר.
6. קריו-כירורגיה
איך זה עובד?
רופא העור משתמש בחנקן נוזלי להרס הגידול בהקפאה. בהמשך, הנגע והעור מסביבו יגלידו וינשרו, ובכך יאפשרו לעור בריא לגדול.
מתי משתמשים?
טיפול זה אפקטיבי לגידולים שטחיים וקטנים מאוד. כמו כן, יעיל במטופלים עם הפרעות קרישה או בעיות בהרדמה כללית. אחוזי הריפוי הם בין 85% ל-90%.
7. ניתוח לייזר
איך זה עובד?
הרופא מכוון קרן לייזר אל הגידול. קרני הליייזר יוצרות חום שמשמיד את תאי הגידול מבלי לפגוע בעור הבריא.
מתי משתמשים?
טיפול בלייזר עוד לא אושר על ידי ה-FDA לסרטני עור מסוג BCC, אך משתמשים בו כטיפול קו שני, כאשר טכניקות אחרות לא צלחו.
8. משחות למריחה (טיפול טופיקלי)
איך זה עובד?
למעשה אלו משחות המגיעות כקרם או כג’ל למריחה על האזור הפגוע. התרופות המאושרות לשימוש בסרטן העור של תאי בסיס: 5FU ו-Imiquimod. השימוש במשחות אלה מאפשר סיכון מינימלי לצלקת. imiquimod מפעילה את מערכת החיסון כנגד התאים הסרטניים בעוד ש-5FU היא למעשה כימותרפיה מקומית.
מתי משתמשים?
שתי התרופות ניתנות לטיפול בסרטני עור שטחיים, עם אחוזי ריפוי בין 80%-90%.
9. טיפול בסרטן עור מסוג BCC מתקדם
כיום קיימות שתי תרופות ביולוגיות שאושרו על ידי ה-FDA לטיפול במקרים נדירים של סרטן מתקדם מסוג תאי בסיס אשר חדר את העור והתפשט לבלוטות מקומיות או לאיברים אחרים בגוף – Vismodegib (Erivedge®) Sonidegib (Odomzo®). כמו כן, התרופות ניתנות לטיפול במקרים עמידים לכל שאר הטיפולים.
מחפשים רופא עור לאבחון וטיפול בסרטן העור של תאי בסיס? פנו אל אחד מרופאי העור שלנו ותיהנו מזמינות תורים גבוהה, יחס חם ואישי ומענה מקצועי ברמה הגבוהה ביותר.