פסוריאזיס
פסוריאזיס: בחירת מסלול טיפול אופטימלי המבוסס על ניסיון קליני מוכח
מהי פסוריאזיס?
פסוריאזיס ובשמה בעברית ספחת הינה מחלת עור כרונית דלקתית של העור, המתבטאת ברבדים עוריים לרוב בצבע ורוד-אדום, המכוסים קשקשת בגוון כסוף / לבן. רוב החולים בפסוריאזיס סובלים מהמחלה בצורתה הקלה. שליש מחולי פסוריאזיס סובלים ממחלה קשה יותר, העלולה לפגוע באיכות חייהם.
פסוריאזיס אינה מדבקת ואינה קטלנית. עם זאת, התפרחת הדלקתית והקשקשת הבולטת באיזורים שונים של עור הגוף והקרקפת עלולים להוות מטרד אסתטי גלוי לעין ומלווים לא פעם בגרד טורדני ו/או בכאבי פרקים ובמגבלות תנועה הטיפוסיים לדלקת פרקים פסוריאטית – Psoriatic Arthritis.
ברוב המקרים המחלה תופיע מתחת לגיל 40 אך היא עלולה להתפרץ בכל גיל שהוא.
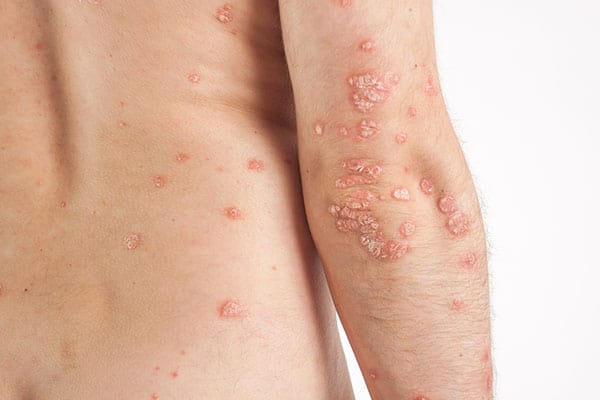
הצורה הנפוצה של המחלה מתאפיינת בפריחה סימטרית מעל המפרקים – מרפקים וברכיים, אולם סוגים נוספים עשויים להתבטא במקומות נוספים בגוף.
מה גורם לפסוריאזיס?
קיימים גורמים רבים להתפרצות או להחמרת פסוריאזיס: מצבי דחק נפשי ותקופות משבר, זיהום בגרון ע״י חיידק הסטרפטוקוק, גורם פולשני פיסיקלי כמו פציעה, ניתוח, קעקוע או כוויה, נטילת תרופות שונות ונטיה גנטית בקרב קרובי משפחה מדרגה ראשונה.
יתירה מזו, משערים היום שהמטען הגנטי של החולה “מכתיב” לא רק את התייצגות המחלה באותו פרט, אלא גם את המיקום של הנגעים, באם באיזורים המיישרים של הגפים, הגו, הקרקפת, הצפורנים, כפות הידיים או הרגליים וקפלי הגוף. באותה מידה המטען הגנטי של החולה “מכתיב” גם ככל הנראה את ההתייצגות של מחלת הפרקים הפסוריאטית אצל אותו פרט, בין אם במפרקי אצבעות הידים, מפרקי החוליות בעמוד השדרה, מפרקי הברכיים ועוד.
מקור התהליך הדלקתי שמעורר את התפרחת הפסוריאטית הוא ככל הידוע בתת קבוצה של כדוריות הדם הלבנות, המכונות לימפוציטים מסוג T. פעילותם של תאים אלה מתעורר באמצעות “שליחי מטרה”, כגון TNF alfa) Tumor Necrosis Factor) ואינטרלויקינים (IL-17, IL-23) – תהליך דלקתי הפוגע בתאי העור. אלה מגיבים לתהליך באמצעות תוצרי לוואי, אשר במקום לעצור את התהליך הדלקתי ממשיכים לתפעל אותו במעין מעגל סגור של סיבה ומסובב, בתנועה מתמדת.
תוך כדי כך נותרים במקום תאי זכרון “מאולפים” שאחראים ככל הנראה להתלקחויות החוזרות של המחלה ו/או למהלך הכרוני שלה. התוצאה נטו היא יצירת הרבדים והקשקשת הטיפוסית על העור, מלווים בגרד ואי נוחות המאפיינים בין השאר את התגובה הדלקתית ואת הגברת קצב החלוקה וההבשלה המהירה של התאים בשכבת העור החיצונית, המכונה אפידרמיס. אם בעור הבריא תאי האפידרמיס באופן תקין מתחלפים כל 28 יום, בנגעים פסוריאטים התהליך מהיר לאין ערוך ומתקצר ל 7 ימים בלבד.
חומרת המחלה נקבעת ראשית עפ”י שטח העור המעורב בנגעים: אם מדובר בשטח של עד 2% מכלל שטח עור הגוף, המחלה מוגדרת קלה; שטח עור נגוע של בין 3% ל-10% נחשב לדרגת מחלה בינונית ומעל ל-10% משטח עור הגוף מהווה ביטוי חמור של המחלה. מדדים נוספים לחומרת המחלה הם דרגת האדמומיות, עובי הקשקשת, עצמת הגרד, מעורבות פרקים ועוד.
תסמינים עוריים וצורות קליניות של פסוריאזיס
הנגע הראשוני המאפיין את המחלה הוא טלאי קטן או רחב בגוון ורוד-אדום, בולט מעל שטח פני העור, מוגבל היטב ומכוסה בשכבה עבה של קשקשת כסופה. ניסיון להסיר את שכבת הקשקשת יגרום באופן טיפוסי להופעת נקודות דמם בעור שנחשף.
למחלה מספר צורות קליניות טיפוסיות כשמיקום הנגעים משתנה בכל אחת מההתייצגויות.
פסוריאזיס וולגריס Psoriasis Vulgaris
הפיזור האופייני של הנגעים במקרה של פסוריאזיס וולגריס הוא לרוב סימטרי – מעל המרפקים, בקדמת הברכיים, על הקרקפת ועל הגו. בצורתה הקשה התפרחת תתפשט על פני רוב שטח עור הגוף. טיפוסיים גם שינויים בציפורני הידים והרגליים, בצורת נקבוביות בקוטר ראש סיכה, כתמים דמויי “כתמי שמן” ו/או התעבות עכורה או מצופה לבן של הציפורן.
פסוריאזיס בהיפוך Psoriasis Inversa
במקרים אחרים הנגעים יופיעו דווקא באיזורי קפלים, כגון – בתי שחי, מפשעות, אברי המין או מתחת לשדיים. צורה זו של המחלה מכונה “פסוריאזיס בהיפוך”.
פסוריאזיס של כפות ידיים ורגליים Palmoplantar Psoriasis
צורה אחרת של המחלה בה הנגעים מוגבלים לכפות הידים והרגלים מכונה Palmoplantar Psoriasis והיא מתבטאת ברבדים מעובים מכוסים קשקשת גסה על כפות הידים והרגלים, העלולים להקשות על ההליכה.
פסוריאזיס פוסטולרית Pustular Psoriasis
הופעת פוסטולות כפצעונים קטנים, מעין שלפוחיות זעירות, המכוסות גלד צהבהב דמוי גלד מוגלתי או קשקש על כפות הידים והרגלים, טיפוסית לצורה המכונה פסוריאזיס פוסטולרית. הגלדים דמויי מוגלה אינם מכילים חיידקים ולכן אינם מדבקים.
פסוריאזיס טיפתית Guttate Psoriasis
צורה נוספת של המחלה נקראת פסוריאזיס טיפתית Guttate psoriasis המופיעה לעיתים קרובות בסמוך לדלקת גרון סטרפטוקוקלית. היא עלולה להתפרץ בבת אחת, כתפרחת כתמית מפושטת, דמויית “טיפות” מפוזרות על הגו והגפיים.
אריתרודרמיה פסוריאטית Psoriatic Erythrodermia
Psoriatic Erythrodermia היא צורה קשה של פסוריאזיס, בה רוב שטח עור הגוף הופך אדום ומתקלף.
טיפול בפסוריאזיס
האם ניתן לרפא פסוריאזיס?
למרבה הצער התשובה היא לא. אין עדיין תרופה היכולה למנוע אחת ולתמי את הופעת או התלקחות הפסוריאזיס.
אין ספק שבעזרת טיפול מתאים עשויים תסמיני המחלה להשתפר או לחלוף לגמרי, אולם כאמור הם עלולים לחזור שוב. לא ניתן לחזות את מהלך המחלה מראש, וקיים שוני בין חולה לחולה. טיפול מתאים עשוי להביא לנסיגה ולהעלים את הנגעים העוריים לפרקי זמן ארוכים של חודשים עד שנים. כדי לשמור על הפוגות ארוכות במחלה, חשוב מאוד להתאים את הטיפול לחומרת המחלה ולהתמיד בו, גם כשנותרו מעט מאוד נגעים.
הטיפול המקובל, בראש וראשונה, מורכב מתכשירים טופיקליים, המיועדים למריחה חיצונית על העור הנגוע. במקרה של העדר תגובה לתכשירים אלה ניתן להעזר בתרופות הניטלות דרך הפה או בזריקה.
מהם הטיפולים החיצוניים (טופיקלים)?
התכשירים הרפואיים המיועדים לטיפול חיצוני (טופיקלי) בתפרחת הם לרוב בצורת קרם הנספג בקלות בעור, או משחה שמנונית על בסיס ווזלין. קיימים גם תכשירים בצורת ג’ל, תמיסה או שמפו רפואי.
בחירת סוג התכשיר/ים נקבעת בין השאר לפי מיקום הפריחה על הגוף:
- על הקרקפת – מומלץ להשתמש בתמיסה או בשמפו בשילוב עם משחות שומניות.
- בקפלי הגוף – מומלץ להשתמש בתכשיר המבוסס על קרם.
- על פני החזה, גב , בטן וגפיים מומלץ להשתמש בתכשיר שמבוסס על משחה (וזלין), בשלב בו הנגעים מכוסים קשקשת עבה ובהמשך בקרם.
בכל מקרה ובכל שיטת טיפול, שימון העור הנגוע בפסוריאזיס עשוי לשפר את התגובה לטיפולים הרפואיים.
מטרת השימון – ע”י תכשיר לחות כגון Aqua cream, היא סייע בריכוך הנגעים ולהגביר את ההשפעה של תכשירים רפואיים יעודיים. את אלה ניתן לשלב כאמור לעיל עם טיפול בתכשירים המכילים חומצה סליצילית או אוריאה בריכוזים שונים, הממיסים את שכבת הקשקשת וע״י כך משטחים ומחליקים את הנגעים.
חשוב במיוחד להמנע מהסרה מכנית (ע”י קילוף) של שכבת הקשקשת, ו/או טיפולי פדיקור לנגעים על כפות הרגלים, היות והדבר עלול לגרום להחמרת התפרחת.
תכשירים טופיקלים נוגדי דלקת
התכשיר הקלאסי הוא קרם או משחה סטירואידלית, על בסיס קורטיזון.
הסטרואידים שהם תרכובות קורטיזון, פועלים כנוגדי דלקת ומרגיעי גרד. עם זאת, בהתחשב בכך שטיפול לפרקי זמן מתמשכים ע”י התכשירים היותר עוצמתיים (כגון דרמובט Dermovate), עלול לגרום בין השאר לדלדול העור, שהופך להיות דק וכמעט שקוף ונוטה לדמם בנקל וכן לתופעה של שיעור יתר. חשוב להמנע משימוש בתכשירי קורטיזון באיזורי קפלים וגניטליה.
התכשירים לשימוש חיצוני על בסיס קורטיזון נבדלים זה מזה בעוצמת התרכובת הפעילה וכן באופן שילובם עם מרכיב/ים פעיל/ים נוסף/ים, כגון חומצה סליצילית (טופיסאלן Topisalen) או דייבובט Daivobet (קלציפוטריול =ויטמין די) העשויים להגביר את התגובה הטיפולית.
השפעתם של התכשירים הסטירואידלים מהירה יחסית, במיוחד אם נעזרים בחסימות ע”י נייר ניילון, המגביר את ספיגת התכשיר לעור. עם השגת השיפור בתפרחת ובגרד, מומלץ לדלל בהדרגה את תדירות הטיפול ואת עוצמת התכשירים ולהמירם בתכשירים נטולי קורטיזון, ללא סטירואידים. בכל מקרה, הגמילה מהטיפול בתכשירים אלה צריכה להעשות בהדרגה, על מנת למנוע התלקחות חוזרת והחרפה של המחלה עם הפסקת הטיפול.
תכשירים מבוססי קורטיזון בעוצמה חלשה-בינונית (כגון יומובט Eumovate ואלוקום Elocom) מיועדות לטיפול באיזורים עם עור דק ורגיש במיוחד, כגון מפשעות, קפלי השדיים, בתי שחי וכדומה.
תכשירים מבוססי קורטיזון בעוצמה חזקה (טופיסאלן, בטאקורטן Betacorten, נרידרם Neridrem, דיפרוסליק Diprosalic, דרמובט) מיועדות לטיפול בעור הגפיים, מעל המרפקים, בקדמת הברכיים, בקרקפת או בקצוות הגפיים.
המשחה דאיבובט והג’ל קסמיול Xamiol
יתרון בולט טמון בתכשירים המכילים כמרכיב פעיל ויטמין די, עם או ללא קורטיזון, כגון דאיבובט וקסמיול ג’ל Xamiol. אלה עשויים להאט את קצב ההתרבות של תאי העור הנגוע בפסוריאזיס.
ברוב המקרים המטופלים מעדיפים את השימוש בג’ל, מאשר במשחות על בסיס ואזלין, שהן שמנוניות ודביקות וקשה להסיר אותן. נוחות השימוש בקסמיול ג’ל מעודדת את ההיענות של החולים לטיפול. טיפול בג’ל קסמיאול באמצעות אפליקטור מאפשר בין השאר גישה לאזורים נגועים שקשה להגיע אליהם במישרין עם היד (למשל במקרים של נגעים פסוריאטים בגב).
אופן הטיפול האופטימלי הוא מריחה פעם ביום של התכשיר עד להפחתה בקשקשת ובאודם (תוך 2-4 שבועות) ובהמשך – גמילה הדרגתית ע”י דילול תדירות הטיפול, עד להפוגה הקלינית.
על מנת להמנע מעלייה ברמת הסידן בנסיוב כתוצאה מספיגת יתר של ויטמין די הנמצא בתכשיר השימוש בו מוגבל ל־100 גרם בשבוע במבוגרים ול־50 גרם בשבוע בילדים.
פרוטופיק Protopic ואלידל Elidel
תכשירים אלה הם נוגדי דלקת שאינם סטירואידלים בזכות עיכוב אחד ממרכיבי התגובה הדלקתית, המכונה קלצינאורין. תכשירים אלה עשויים להוות תחליף לתכשירים סטירואדלים נוגדי דלקת, במיוחד באיזורים רגישים, כמו קפלי העור או הגניטליה.
תכשירים ממוססי קשקשת (קראטוליטים)
- חומצה סליצילית
מסייעת למוסס את הקשקשת שעל פני נגעי הפסוריאזיס. חומצה סליצילית בריכוז של 3% נמצאת בתכשיר סליקרן. ניתן לרקוח תכשיר של חומצה סליצילית בריכוז עד 10% עם או ללא גפרית בריכוז של עד 5%, על פי מרשם רופא. - תכשירי זפת – Tar
Alphosyl, אנטראלנים, (Dithrocream). מנגנון הפעילות של תכשירי זפת אינו ידוע. קרוב לוודאי הם עשויים להאיט במישרין או בעקיפין שגשוג וגדילה לא מבוקרים של תאי העור. תכשירים אלה נחשבים יעילים, אך הם אינם חביבים על החולים, כיוון שהם בין השאר מכתימים את העור וחלקם בעלי ריח לא נעים. - שמפו אלפוסיל
מיועד לטיפול בנגעים מכוסים קשקשת עבה על הקרקפת, במהלך חפיפת הראש. מומלץ להשאיר את התכשיר על הקרקפת למשך 10-5 דקות ואז לשטוף. יש לחזור על הטיפול 3-2 פעמים בשבוע.
פוטותראפיה Photo-therapy
שיטת טיפול זו מבוצעת באמצעות חשיפת העור הנגוע, במתקן רפואי (או ביתי), לנורות מיוחדות, שמפיקות קרינה בתחום העל- סגול (UV) בדומה לקרינת שמש, ומיועדות לריפוי. ראוי לציין שבכל שיטות הפוטותראפיה הזמינות לחולי פסוריאזיס, חשוב ביותר להקפיד על שימוש במשקפי שמש תקניות במהלך החשיפה לנורות השמש המלאכותיות, שכן הקרינה שהן מפיקות בדומה לקרינת השמש עלולה לזרז היווצרות קטרקט בעיניים.
סדרה של כ 30-40 טיפולים פוטותראפים המתבצעת 3 פעמים בשבוע במכון פוטותראפי מוכר, עם חשיפה לקרינה בתחום המכונה “Narrow band UVB” עשויה להביא לנסיגת התפרחת חודשים רבים.
במהלך הטיפול המטופל חושף את העור הנגוע כשהוא ניצב בעמידה או בשכיבה במתקן גלילי המצופה נורות UV. משך החשיפה שנמדד בשניות/ דקות אחדות, הולך ועולה מטיפול לטיפול בהדרגה, על מנת להמנע מכווית שמש. מקובל להגן על הפנים ועל איזורים לא נגועים של עור הגוף באמצעות כיסוי בד או קרם מסנני קרינה.
הטיפול עשוי כאמור להביא לנסיגה שלמה של המחלה בשיעור ניכר של המקרים. בהתחשב בכך שניתן להסתפק לצורך הטיפול במינוני קרינה מזעריים ומבוקרים היטב, הסיכון לנזק מצטבר מחשיפה לקרינה על סגולה נמוך משמעותית מהסיכון של חשיפה לקרינת שמש בחוץ. ייתכנו עם זאת אירועים דמויי צריבת שמש קלה, הופעת נמשים, שיזוף ו/או מאפיינים של הזדקנות העור. עירנות יתר מומלצת במטופלים בהירי עור, או עם ריבוי נקודות חן (שומות) ו/או סיפור אישי או משפחתי של סרטן עור או מלנומה, הזקוקים בהיותם בסיכון מוגבר למעקב קפדני לאבחון מוקדם של נגעים קדם סרטניים ו/או סרטן עור או מלנומה, גם שנים לאחר סיום סדרת הטיפולים הפוטותראפים.
פוטותרפיה ביתית
נורות UV המיועדות לטיפולי בית משווקות באופן מסחרי בישראל. שעון מפסק (טיימר), המותקן בנורות אלה מיועד למנוע כוויות ו/או לנזקים לטווח רחוק מחשיפת יתר בלתי מבוקרת לנורות אלה. מובן מאליו שההנחיות לטיפול הביתי מנוהלות ע”י רופא העור האישי, האחראי לקביעת מינון ותדירות הטיפולים, עד להחלמה.
שיטת גקרמן Goeckerman
במקרים של מחלה מפושטת נהוג לשלב טיפול מקדים ע”י משחות זפת למשך מספר שעות. לאחר הסרת המשחה מתבצעת חשיפה פוטותראפית קצרה לנורת UVB. השימוש בתכשיר זפת ככל הנראה עשוי להגביר את רגישות העור להשפעת הקרינה והתוצאה – דעיכת הדלקת הטיפוסית למחלה. שיטה זו מתבצעת בדרך כלל במסגרת יחידות לאשפוז יום במרכזים רפואים, בהתחשב באי הנוחות הכרוכה בשימוש בתכשיר הזפת.
PUVA (Psoralen & UVA)
שיטה פוטותראפית זאת משלבת נטילה דרך הפה של Oxsoralen המגביר את רגישות העור לנורות המפיקות קרינה בתחום ה-UVA. החשיפה לנורות ה UVA מתבצעת שעתיים לאחר נטילת התרופה.
עם סיום הטיפול, על החולה להמשיך להתגונן מפני חשיפה לשמש ביממה הקרובה, ע”י לבוש בגדים ארוכים, מריחת מסנני קרינה והגנה על העיניים עם משקפי שמש תקניות. זאת עד לסילוק שאריות התרופה מהגוף.
בהתחשב במגבלות הטיפול, השימוש ב-PUVA מיועד בעיקר למקרים קשים שלא השתפרו בטיפולים חלופיים.
ניתן ליישם את הטיפול ב-PUVA כשהטיפול המקדים מתבצע בטבילת העור הנגוע באמבט המכיל תמיסת פסוראלן, ללא צורך בבליעת כדורים. בשלב שני מתבצעת החשיפה לנורות ה UVA. טיפול זה מיועד בין השאר לפסוריאזיס המערבת את כפות ידיים ורגליים והוא מייתר את הצורך להמנע מחשיפה לשמש ביממה לאחר הטיפול במקרה שהתרופה ניתנת דרך הפה.
טיפול אקלימי בים המלח – Dead Sea Climate Therapy
אפשרות חילופית לטיפול בפסוריאזיס בינונית עד קשה היא חשיפה לשמש מספר שעות כל יום באיזור ים המלח. זאת בשילוב עם טבילה במי ים המלח או במרחצאות הגפרית.
משך השהות האופטימלית בחוף ים המלח עד להשגת השיפור נעה בין שבועיים ל-4 שבועות. עוצמת קרינת השמש הצורבת בחוף ים המלח, בגלל עומק המקום מתחת לפני הים קטנה יותר יחסית לחוף הים התיכון, ולכן הסיכון לכווית שמש קטן יותר, מה שמאפשר זמני חשיפה ארוכים יותר.
כיצד מטפלים בפסוריאזיס מפושטת?
טיפולים סיסטמים
להבדיל מטיפולים טופיקלים, מתבססים על נטילה דרך הפה, או בזריקה, של תרופה ייעודית. יעילות הטיפול היא תוצאה של השפעה סיסטמית, כלל-מערכתית של התרופה, בין השאר – על קצב חלוקת תאי העור ו/או על דיכוי בררני של מסלולים ייחודיים של התגובה החיסונית ועוד. בעקרון, ניתן לשלב טיפול סיסטמי עם טיפולים טופיקלים, כאלה או אחרים, המיושמים במישרין על הנגעים בעור.
מי שנזקק ועשוי להנות מטיפול סיסטמי הם חולים שטיפול בתכשירים טופיקלים במריחה על הנגעים לא הביא לנסיגה משמעותית של המחלה ו/או חולים שהנגעים שלהם מפושטים על פני למעלה מ־10% שטח עור הגוף, או שמערבים אזורים רגישים כמו איזורי קפלים, כפות רגלים וידיים או איברי המין, וכן חולים הסובלים, פרט לנגעים העוריים, גם מדלקת פרקים פסוריאטית. (Psoriatic Arthritis).
השפעתם של הטיפולים הסיסטמים עשויה לבוא לידי ביטוי תוך מספר שבועות מתחילתם ועם השגת האפקט הטיפולי האופטימלי יש צורך להמשיך בטיפול לאורך זמן, בהתאם לפרוטוקול הטיפולי, כדי לאפשר הפוגה יציבה. כל זאת, תוך ניטור ומעקב רפואי אחר תופעות לוואי אפשריות, התלויות בין השאר בסוג הטיפול ובמינון התרופה.
ניאוטיגאסון Acitretin – Neotigason
תרופה זו שהיא ויטמין A סינתטי, יעילה כקו ראשון לטיפול סיסטמי בחולי פסוריאזיס. את התרופה נוטלים דרך הפה בכדורים, לפרק זמן שעשוי להיות מתמשך ככל הנדרש, עד להשגת שיפור ו/או הפוגה במחלה. ניתן לשלב טיפול זה עם טיפולים טופיקלים ו/או עם פוטותראפיה. תחת טיפול זה עור המטופל מגיב טוב יותר לחשיפות לקרינה על סגולה.
התרופה עלולה לגרום ליובש של רירית האף והשפתיים ולעיתים לנשירת שיער קלה. מומלץ לבדוק לפני תחילת הטיפול ובמהלך הטיפול את פרופיל השומנים בדם, כדי לוודא שלא חלה עליה במדדים אלה. בשל החשש ממומים מולדים בעובר, הרופה אסורה לשימוש בנשים בגיל הפוריות.
מתוטרקסט Methotrexate
תרופה כימותרפית, המעכבת חלוקת ושגשוג תאים. היא יעילה מאד בשיפור מצב הנגעים בעור ובהקלת דלקת הפרקים הפסוריאטית.
מקובל לקחת את התרופה בבליעה פעם בשבוע. היא עלולה לגרום בין השאר לבחילות, פגיעה במספר כדוריות הדם הלבנות, בטסיות ולגרום לאנמיה, להפרעה בתפקודי הכבד ובטווח הרחוק גם לפגיעה ברקמת הכבד. חשוב להפסיק את נטילת התרופה 3 חדישם לפני כניסה להריון.
ציקלוספורין Cyclosporine
תרופה המדכאת את התגובה החיסונית בעיקר במושתלי איברים. בזכות פעילותה זו היא יעילה מאד בטיפול במקרי פסוריאזיס מפושטת שלא השתפרו בטיפולים קודמים. בין תופעות הלוואי עלולה להיות פגיעה בתפקודי הכליות ועליה בלחץ הדם. לכן המטופלים זקוקים לפיקוח רפואי צמוד.
אוטזלה Apremilast – Otezla
תכשיר הניטל דרך הפה המיועד לדכא אנזים המעורב בתהליך הדלקתי בעור הפסוריאטי. זוהי תרופה בעלת פרופיל בטיחות גבוה.
תרופות ביולוגיות
התרופות ה”ביולוגיות” הן הדור החדש של התרופות לפסוריאזיס. הטיפול הביולוגי הביא למהפך באורח החיים של החולים ובאיכותם. פריצת הדרך של הטיפולים הביולוגיים מסמנת את פתחה של תקופה חדשה בטיפול בחולי פסוריאזיס, המכוונת לשורש הבעיה – בלימת השיבוש במערכת החיסון האופייני לכל אחת מתסמונות המחלה.
תרופות אלו הינן ברובן נוגדנים ממקור אנושי, המיוצרים בהנדסה גנטית, כנגד מסלול/ים ייחודי/ים בשרשרת התגובה החיסונית, שגורמ/ים במישרין למחלה. כלומר, מנגנון הפעולה שלהן הוא סוג של “תמרון” בררני, מכוון-מטרה, של התגובה החיסונית המכונה Immune-modulation. זאת להבדיל מהתרופות הסיסטמיות הקלאסיות , כגון מתוטרקסאט או ציקלוספורין שהשפעתן כלל מערכתית.
כל אחד מהנוגדנים מקבוצות אלה עשוי לבלום לכל הפחות מסלול אחד ויחיד של התגובה החיסונית, האחראית לצורת התייצגות מסויימת של הפסוריאזיס. כלומר, בחירת התרופה הביולוגית תותאם להתייצגות המחלה, בין אם היא מערבת את הקרקפת, כפות הידיים והרגליים, צפורנים ו/או את פרקי האצבעות, ו/או את מפרקי חוליות עמוד השדרה, מפרקי הברכיים ועוד. ככל שהתרופה שנבחרה אכן תואמת את המסלול האחראי להתייצגות הקלינית של המחלה, כך שיעור התגובה יגדל באופן דרמטי עד למצב המכונה PASI 100, דהיינו שיפור של 100% במדדי המחלה. טיפול מתמשך יערוב להפוגה ברת קיימא.
מדובר במספר קבוצות מובילות של נוגדנים, המסווגות כ:
נוגדי Anti TNF
Etanercept (Enbrel)
Adalimumab (Humira)
Infliximab (Remicade)
נוגדי IL- 17
Secukinumab (Cosentyx)
Ixekizumab (Taltz)
נוגד IL-12/23
Ustekinumab (Stelara)
נוגדי IL- 23
Risankizumab (Skirizy)
Guselkumab (Tremfya)
בהתחשב בשיעורי ההצלחה הגבוהים של תרופות אלה, ובדרך הטיפול הניתן בזריקה פעם בשבוע עד פעם ב-12 שבועות, היענות החולים לטיפול בתרופות אלה גבוהה. השימוש בנן נוח ומייתר את הצורך להשתמש בתכשירים טופיקלים למריחה על העור הנגוע וכן פרופיל הבטיחות שלהן רחב למדי.
עם זאת, בשל השפעתן על תגובות מערכת החיסון, התרופות הביולוגיות כרוכות בסיכונים לפתח זיהומים, בעיות נוירולוגיות ו/או גידולים – בעיקר גידולי עור ודורשות פיקוח רפואי צמוד.
פרט לכך – מחירן גבוה מאוד והן מיועדות לחולים היותר קשים של המחלה, כפוף להגדרות סל השירותים למתן תרופות ביולוגיות.
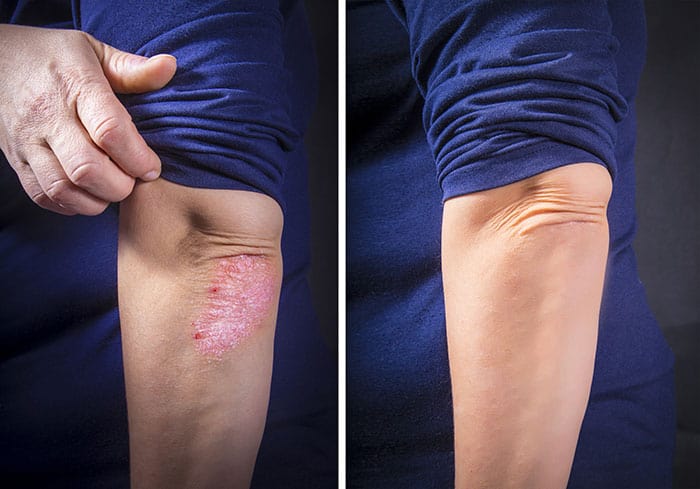
עוד על פסוריאזיס – גורמים וטיפול
פסוריאזיס בקרב ילדים
פסוריאזיס היא אחת מבעיות העור השכיחות ביותר . עד כ-1/3 מהחולים מפתחים לראשונה פסוריאזיס בילדותם, במיוחד בגיל ההתבגרות. פסוריאזיס היא בעיה כרונית עם תקופות של התלקחויות חוזרות והפוגות.
הגורם לפסוריאזיס אינו ידוע. עם זאת, מה שידוע הוא שטראומה בעור עלולה לגרום לנגע באזור הטראומה, המכונה “תופעת קובנר”. נגעים קטנים מאוד של פסוריאזיס (“פסוריאזיס טיפתית”) בכל הגוף ניתן לראות מספר שבועות לאחר דלקת גרון.
הטיפול בפסוריאזיס עשוי להיות פשוט במקרים קלים, עם שימוש בקורטיזון לטווח קצר על העור. משחות המכילות ויטמין D, זפת ואנתרלין הם תכשירים נוספים, בנוסף לקורטיזון, שניתן למרוח על העור ולעיתים יעילים. לעיתים, ילדים עם פסוריאזיס יזדקקו לטיפולי פוטותרפיה. חולים עם מעורבות חמורה או מפושטת יותר זקוקים לעיתים קרובות לטיפול סיסטמי. טיפולים אלו דורשים מעקב קבוע אצל רופא העור שלך.
שאלות נפוצות בנושא פסוריאזיס
אבחון פסוריאזיס נעשה בדרך כלל על ידי רופא עור ומבוסס בעיקר על בדיקה קלינית של העור ותשאול המטופל. הרופא יבחן את המאפיינים של הפריחה, את האזורים שבהם היא מופיעה, את מעורבות הציפורניים והקרקפת ויבדוק האם קיימת היסטוריה משפחתית של המחלה. במקרים בהם האבחנה אינה ברורה, ייתכן והרופא ימליץ על ביצוע ביופסיית עור – לקיחת דגימה קטנה מהעור לבדיקה תחת מיקרוסקופ כדי לאשר את האבחנה.
לא, פסוריאזיס אינה מחלה מדבקת. פסוריאזיס היא מחלה אוטואימונית שבה מערכת החיסון תוקפת בטעות את תאי העור וגורמת לדלקת ולהיווצרות שכבות עור יבשות. היות ואין מעורבות של חיידקים או וירוסים, לא ניתן להידבק בפסוריאזיס במגע עם אדם חולה או בשימוש משותף של חפצים.
פסוריאזיס היא מחלה כרונית המלווה את החולה לאורך כל החיים, אך ניתן לנהל אותה ולצמצם את התסמינים באופן משמעותי. אין תרופה מוחלטת לפסוריאזיס, אך ישנם טיפולים יעילים שיכולים להביא להפוגות ארוכות בין התפרצויות המחלה ולצמצם את השפעתה על איכות החיים.
הטיפולים כוללים:
– משחות מקומיות: סטרואידים, ויטמין D ומשחות נוספות המסייעות בהפחתת הדלקת.
– טיפולים סיסטמיים: תרופות ביולוגיות או תרופות אחרות המדכאות את המערכת החיסונית.
– פוטותרפיה.
– שינויים באורח החיים: תזונה מאוזנת, הפחתת סטרס ושמירה על לחות העור יכולים לסייע בניהול המחלה.
גורמי הסיכון לפסוריאזיס כוללים:
– גנטיקה: היסטוריה משפחתית של פסוריאזיס מגבירה את הסיכון לפתח את המחלה. אם אחד מההורים סובל מפסוריאזיס, הסיכון בקרב הילדים גבוה יותר.
– מערכת חיסונית לא מאוזנת: פסוריאזיס היא מחלה אוטואימונית שבה המערכת החיסונית תוקפת את תאי העור בשגגה. כשיש בעיה במערכת החיסונית, הסיכון לפתח את המחלה עולה.
– זיהומים חיידקיים, בפרט זיהום גרון הנגרם על ידי החיידק סטרפטוקוקוס, יכולים להוות טריגר להופעת פסוריאזיס או להחמרת מצבו.
– פציעות או טראומות שחווה העור, כגון חבלות, כוויות או ניתוחים, עלולים לגרום להתפרצות המחלה.
– תרופות מסוימות כמו חוסמי בטא, תרופות נגד מלריה ותרופות נוגדות דלקת עשויות להחמיר את מצב הפסוריאזיס.
– מתח נפשי ממושך עשוי לגרום להחמרת התסמינים או להתפרצות המחלה.
– אקלים קר ויבש עשוי להחמיר את מצב העור ולגרום להחרפת התסמינים.
– עישון וצריכת אלכוהול עשויים לעודד התפרצות של פסוריאזיס.
– עודף משקל: השמנת יתר יכולה להוות גורם סיכון לפסוריאזיס או להחמיר את המחלה.
– שינויים הורמונליים במיוחד בזמן הריון או בגיל המעבר עשויים להוביל להחמרה של פסוריאזיס.
פסוריאזיס מתפתחת כאשר מערכת החיסון תוקפת בטעות את תאי העור. מדובר בתגובה חיסונית לא תקינה, שבה תאי הדם הלבנים (תאי T) שצריכים להילחם בזיהומים, תוקפים את תאי העור וברוב המקרים גם את כלי הדם. התגובה הזו גורמת להיווצרות דלקת ולעצירת מחזור החיים הרגיל של תאי העור.
בקרב חולי פסוריאזיס, במקום שתאי העור יתחדשו באופן טבעי בפרק זמן של כ-28 ימים, התהליך מתרחש בקצב הרבה יותר מהיר, לעיתים בטווח של 3-5 ימים. כפועל יוצא תאי עור לא בוגרים מצטברים על פני השטח, יוצרים שכבות יבשות ועבות של עור (קשקשים) ונגעים אדומים נוצרים.
פסוריאזיס עשויה להופיע במגוון אזורים בגוף, אך ישנם אזורים שבהם הנגעים נפוצים יותר. האזורים השכיחים ביותר להופעת פסוריאזיס הם מרפקים, ברכיים, קרקפת, גב תחתון, כפות ידיים וכפות הרגליים ולעיתים נדירות הפנים, בעיקר באזור בין הגבות, סביב העיניים או סביב השפתיים.











